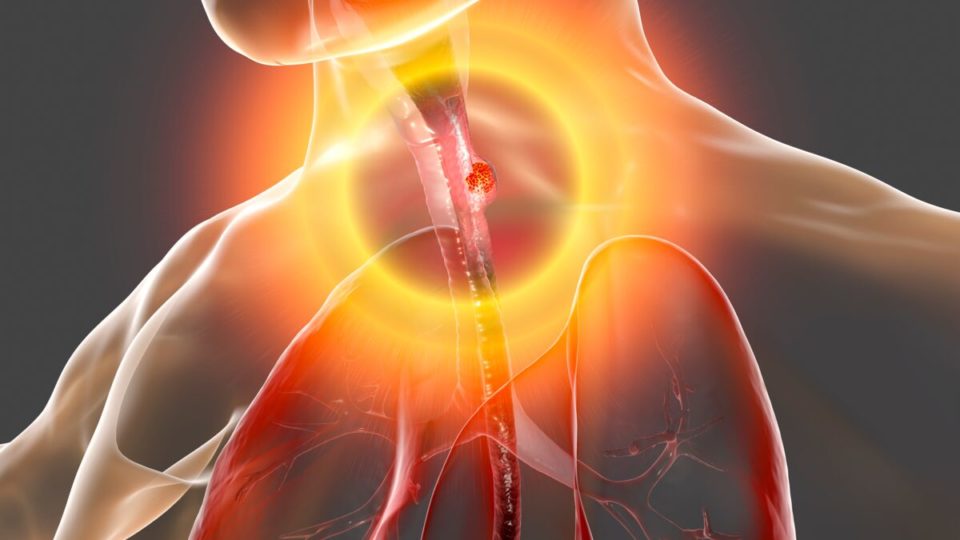
Une culture œsophagienne est une simple analyse de laboratoire permettant de détecter si des échantillons tissulaires de l’œsophage contiennent des microbes susceptibles de causer une infection. L’œsophage est le grand tube qui relie la gorge à l’estomac. Il transporte la nourriture, les liquides et la salive depuis la bouche jusqu’au système digestif.
Pour une culture œsophagienne, des tissus de l’œsophage sont obtenus par œsophagogastroduodénoscopie – une procédure plus souvent appelée EGD ou endoscopie supérieure. Le médecin peut prescrire cette culture s’il soupçonne la présence d’une infection dans l’œsophage, ou quand le patient ne réagit pas au traitement d’un problème œsophagien.
Les endoscopies sont généralement réalisées en consultation externe avec administration d’un léger sédatif. Lors de cette procédure, le médecin fait descendre un endoscope dans la gorge du patient jusque dans l’œsophage pour prélever des échantillons de tissus. La plupart des patients sont en mesure de rentrer chez eux quelques heures après l’examen et signalent au pire un inconfort ou une douleur minime.
Les échantillons de tissus sont envoyés au laboratoire en vue d’analyses, et le médecin communique les résultats quelques jours plus tard.
Le médecin peut suggérer une culture œsophagienne s’il pense que vous souffrez d’une infection de l’œsophage, ou si vous avez une infection qui ne réagit pas au traitement comme elle le devrait.
Dans certains cas, le médecin fera également une biopsie pendant l’EGD. Une biopsie permet de détecter la présence d’une croissance cellulaire anormale, comme le cancer. Les tissus pour la biopsie peuvent être prélevés au moyen de la même procédure utilisée pour le prélèvement de gorge.
Les échantillons sont envoyés au laboratoire et placés dans une boîte de Petri pendant quelques jours pour voir si des bactéries, des mycètes ou des virus se développent. Si rien ne se développe dans la boîte de Petri, les résultats sont considérés normaux. S’il y a preuve d’infection, le médecin pourra prescrire des examens supplémentaires pour en déterminer la cause et élaborer un plan de traitement.
Si une biopsie a également été effectuée, un pathologiste étudiera les cellules ou tissus au microscope pour déterminer s’ils sont cancéreux ou précancéreux (c.-à-d., s’ils ont le potentiel de se transformer en cancer). Une biopsie est le seul moyen d’identifier correctement le cancer.
Pour obtenir un échantillon de tissu, le médecin réalisera une œsophagogastroduodénoscopie, procédure parfois appelée EGD ou endoscopie supérieure. Pour cet examen, on fait descendre une petite caméra, ou un endoscope flexible dans la gorge. La caméra projette des images sur un écran dans la salle d’opération, permettant au médecin d’avoir une vue claire de l’œsophage.
Cet examen n’exige pas beaucoup de préparation de votre part. Si vous prenez des anticoagulants, cessez de les prendre quelques jours avant l’examen. Le médecin vous demandera aussi de ne pas manger de 6 à 12 heures avant l’examen. L’EGD est généralement réalisée en consultation externe, ce qui signifie que vous pourrez rentrer chez vous immédiatement après.
Dans la plupart des cas, un tube intraveineux sera inséré dans une veine du bras. Un infirmier injectera un sédatif et un analgésique dans le tube. Il pourra également vaporiser un anesthésiant local dans votre bouche et votre gorge pour endormir la douleur et vous empêcher d’avoir des haut-le-cœur pendant l’intervention. Un protecteur dentaire sera inséré pour protéger vos dents et l’endoscope. Si vous portez un dentier, vous devrez le retirer à l’avance.
Vous serez couché sur votre côté gauche et le médecin introduira l’endoscope dans la bouche ou le nez et le fera descendre dans la gorge et l’œsophage. De l’air sera aussi inséré pour permettre une meilleure visibilité au médecin.
Il examinera visuellement l’œsophage, et peut-être aussi l’estomac et le duodénum supérieur, qui est la première partie de l’intestin grêle. Ces organes devraient être lisses et de couleur normale. En cas de saignement, d’ulcères, d’inflammation ou de croissances visibles, le médecin fera des prélèvements. Dans certains cas, il essaiera de retirer tous tissus suspects avec l’endoscope pendant l’intervention.
L’EGD dure généralement de cinq à 20 minutes.
Après l’intervention, vous ne pourrez ni manger ni boire avant le retour de votre réflexe pharyngé. Vous ne ressentirez aucune douleur et n’aurez aucun souvenir de l’opération. Vous pourrez rentrer chez vous le jour même.
Vous aurez peut-être un peu mal à la gorge pendant quelques jours. Il est aussi possible que vous ressentiez de légères sensations de ballonnement et des gaz, car de l’air a été injecté pendant l’intervention. Cependant, après une endoscopie, la plupart des patients ne ressentent que peu ou pas de douleur ou de gêne.
Si le médecin a retiré des tissus suspects ou des cellules précancéreuses pendant l’intervention, il pourra vous demander de prendre rendez-vous pour une endoscopie de suivi. Cela permettra de vérifier que toutes les cellules ont été retirées et que vous n’aurez pas besoin d’un traitement supplémentaire.
Le médecin appelle en général quelques jours plus tard pour parler des résultats. Si l’analyse révèle une infection, il se peut que vous deviez subir des examens supplémentaires ou que le médecin vous prescrive des médicaments pour traiter la maladie.
S’il y a eu biopsie et des cellules cancéreuses ont été découvertes, le médecin essaiera d’identifier le type de cancer présent, ses origines et d’autres facteurs. Ces renseignements aideront à déterminer vos options de traitement.
Il existe une légère possibilité de perforation ou de saignement pendant cet examen. Comme pour toute intervention médicale, il est aussi possible que vous réagissiez mal aux médicaments. Ces problèmes pourraient résulter en des difficultés respiratoires, une transpiration excessive, un spasme du larynx, de l’hypotension ou un ralentissement du rythme cardiaque. Cependant, selon les NIH (les instituts nationaux de santé américains), le risque de réaction négative est inférieur à un sur mille (NIH, 2012).
Contactez le médecin immédiatement si vous avez des selles noires, vous vomissez du sang, vous avez du mal à avaler, ou si vous avez de la fièvre ou des douleurs après cet examen.